Osteochondroza szyjna (spondyloza, spondyloartroza) jest chorobą postępującą, spowodowaną zmianami zwyrodnieniowymi krążków międzykręgowych, tkanki chrzęstnej, więzadeł i samych procesów kostnych.
Ból głowy, zawroty głowy, ciemnienie oczu - wszystko to może być przyczyną osteochondrozy szyjnej, która często występuje u bardzo młodych ludzi.
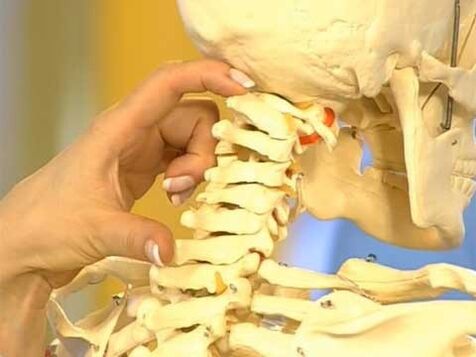
Kręgosłup szyjny składa się z siedmiu kręgów, więzadeł, krążków międzykręgowych, stawów i jest jego najbardziej ruchomą, czyli ruchomą częścią.
Krążki międzykręgowe znajdują się pomiędzy dwoma kręgami i pełnią funkcję amortyzatorów. Oznacza to, że zapobiegają stykaniu się powierzchni kręgów i równomiernie rozkładają obciążenie tkanki chrzęstnej podczas zgięcia, wyprostu i obrotu głowy.
Oprócz dysków kręgi są połączone stawami i więzadłami; brak zmian patologicznych w tych narządach zapewnia prawidłową ruchomość kręgów, a co za tym idzie, całej szyi.
Przyczyny osteochondrozy szyi
Główną przyczyną spondylozy szyi jest naruszenie odżywiania i procesów metabolicznych w krążkach międzykręgowych i więzadłach. Dysk swoją budową i działaniem przypomina gąbkę, którą należy stale ugniatać, aby usunąć niepotrzebne substancje, a rozluźniać w celu odżywienia.
Aby zapewnić stałość tego procesu, kręgosłup musi być mobilny w ciągu dnia; brak tego stanu prowadzi do zmiany właściwości tkanki dysku, w wyniku czego zmniejsza się jej objętość i nie zapewnia już wystarczającej amortyzacji.

Kręgi zaczynają się ze sobą stykać, rośnie ich tkanka kostna, a światło, przez które przechodzi kręgosłup, tętnice i zakończenia nerwowe, zwęża się. Zwężenie światła powoduje ucisk zakończeń nerwowych i pojawiają się wszystkie objawy chondrozy.
Dlatego głównymi czynnikami prowokującymi występowanie osteochondrozy kręgosłupa szyjnego są obecnie:
- siedzący tryb życia;
- predyspozycje genetyczne;
- nadwaga, monotonna dieta;
- zatrucie, infekcja;
- zmiany związane z wiekiem;
- przeciążenie kręgosłupa;
- długotrwała niewygodna pozycja ciała;
- zła postawa, płaskostopie;
- hipotermia, niekorzystne środowisko;
- urazy.
Choroba osteochondroza odcinka szyjnego kręgosłupa jest także chorobą zawodową. Długotrwała niewygodna postawa kierowców i operatorów komputerów prowadzi do zastoju kręgów i ich zapalenia. Osteochondroza może wystąpić z powodu zaburzeń hormonalnych i naczyniowych.
Objawy osteochondrozy szyjnej
Osteochondrozę szyjną, w zależności od włączenia tętnic lub nerwów w proces patologiczny, można podzielić według objawów klinicznych.

Ucisk tętnicy kręgowej powoduje następujące zmiany w samopoczuciu:
- Migrena. Ból narasta stopniowo, często zaczyna się od tyłu głowy, jest zlokalizowany w jednej połowie głowy i może promieniować do oka lub ucha. Pacjent skarży się na zawroty głowy, szumy uszne, możliwe nudności i wymioty. Migrena szyjna jest słabo kontrolowana przez konwencjonalne leki przeciwbólowe.
- Omdlenia w szczytowym momencie bólu głowy lub przy nagłych skrętach szyi.
- Zaburzenia połykania.
- Skoki ciśnienia od niskich do wysokich wartości i odwrotnie. Atakowi towarzyszy uczucie strachu i paniki.
Ucisk zakończeń nerwowych rdzenia kręgowego nazywany jest zespołem korzeniowym; charakteryzuje się objawami:
- Ból kręgów szyi, ciągły, bolesny. Z biegiem czasu nasila się i powoduje migreny;
- Ból w tylnej części głowy i drętwienie górnej części szyi;
- Uczucie powiększenia języka, trudności w jedzeniu, uczucie guza w gardle;
- Tępy ból w obojczyku, w okolicy serca;
- Ograniczenie ruchu ramion - nie można podnieść ani przesunąć na bok.
- Ostry ból szyi promieniujący do łopatki, ramienia i palców;
- Drętwienie rąk, gęsia skórka, osłabienie podczas ściskania.
Ból w osteochondrozie kręgosłupa szyjnego początkowo jest tępy, następnie nasila się i rozprzestrzenia po całym ciele. Ból rąk można zaobserwować jednocześnie po lewej i prawej stronie, któremu towarzyszy drętwienie palców. W przypadku osteochondrozy szyjnej, z powodu upośledzenia dopływu krwi, może wystąpić niewyraźne widzenie, pogorszenie słuchu i nocne chrapanie, których pojawienie się powoduje napięcie mięśni szyi.
Leczenie osteochondrozy szyjnej
Leczenie osteochondrozy kręgosłupa szyjnego jest złożone i obejmuje złagodzenie bólu i przywrócenie prawidłowego funkcjonowania kręgów. Zasadniczo chorobę leczy neurolog; na pierwszym etapie przepisywane są leki. W przypadku braku efektu leczenia może być zalecana operacja.
Leczenie farmakologiczne
Główną grupą leków stosowanych w leczeniu osteochondrozy szyjnej są niesteroidowe leki przeciwzapalne (NLPZ).
Leki nie tylko leczą stany zapalne, ale jednocześnie łagodzą ból, dlatego ich stosowanie jest obowiązkowe przy takich dolegliwościach jak spondyloartroza kręgosłupa szyjnego. Leki niesteroidowe zapobiegają także dalszemu niszczeniu krążków międzykręgowych i uczestniczą w odbudowie ich tkanki.
Leki przeciwskurczowe są przepisywane razem z NLPZ; pomagają złagodzić napięcie mięśni, co korzystnie wpływa na przebieg leczenia. W przypadku silnego bólu, który nie ustępuje, lekarz może przepisać blokady - wstrzyknięcie nowokainy lub lidokainy w okolicę kręgów szyjnych.
Pacjentom przepisuje się również maści do wcierania w bolesny obszar. Łagodzą napięcie mięśni, łagodzą ból, działają przeciwzapalnie, przenikając przez skórę, łagodzą stany zapalne. W przypadku chorób przewlekłych przepisywane są chondroprotektory i witaminy z grupy B.
Leczenie farmakologiczne choroby osteochondroza szyjki macicy powinno być przepisywane wyłącznie przez lekarza; będzie w stanie dobrać właściwą dawkę leku i obliczyć przebieg jego podania. Niektóre leki mogą być przeciwwskazane w chorobach przewlekłych, dlatego w leczeniu stosuje się ich analogi. Leczenie osteochondrozy szyi w fazie aktywnej może trwać do 3 miesięcy i oprócz leków stosuje się również fizjoterapię i leczenie niefarmakologiczne.
Fizjoterapia
Fizjoterapia to metoda leczenia wykorzystująca zewnętrzne czynniki fizyczne: niskie prądy, ultradźwięki, laser, pola magnetyczne. Ich działanie na dotknięty obszar poprawia mikrokrążenie w tkankach i kręgosłupie, dzięki czemu proces zdrowienia przebiega szybciej.
Głębokie nagrzanie strefy zapalnej rozluźnia mięśnie, łagodzi ból i pomaga usunąć produkty rozpadu. Fizjoterapia jest zabiegiem bezpiecznym dla pacjentów w każdym wieku.
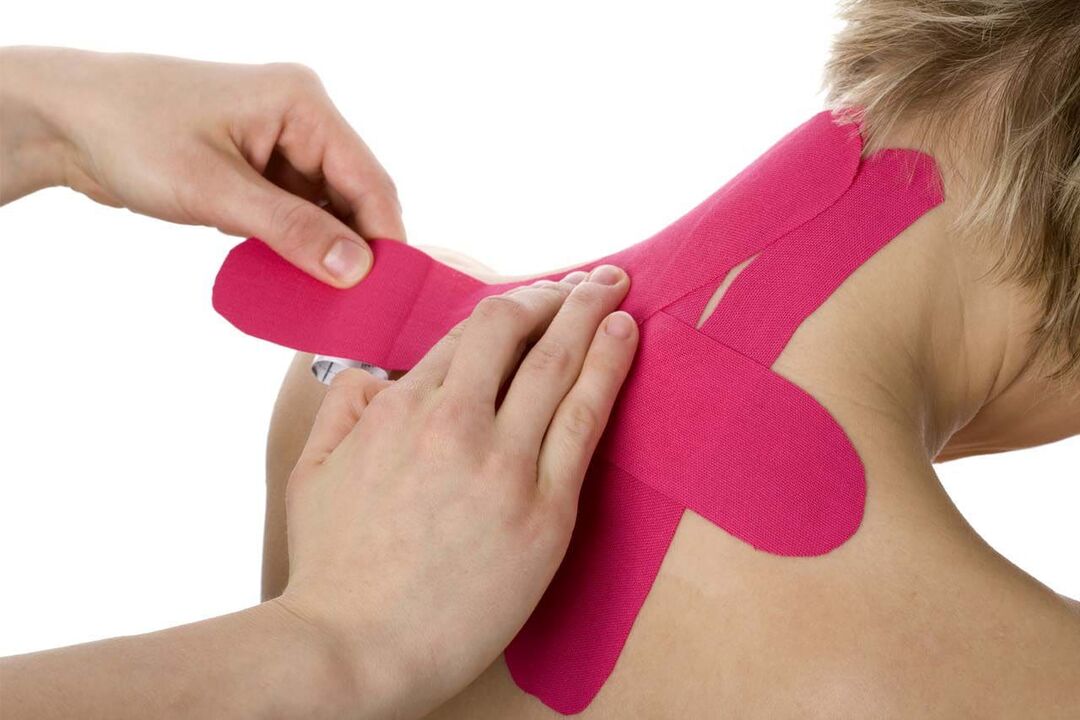
Taping jest również stosowany w leczeniu osteochondrozy szyjnej. W tej metodzie wykorzystuje się specjalną elastyczną bawełnianą lub syntetyczną taśmę klejącą, która charakteryzuje się dużą wytrzymałością i elastycznością. Taping pomaga rozluźnić mięśnie, złagodzić napięcie i ból.
Efekt leczenia choroby za pomocą kinesiotapingu nie jest osiągany natychmiastowo. Pierwsza ulga pojawia się już po kwadransie od zabiegu, pełny efekt osiąga się po kilku dniach. Możesz nosić taśmy kinesio na osteochondrozę do 5 dni, w tym czasie możesz wykonywać zabiegi wodne bez obawy o ich bezpieczeństwo, ponieważ taśma mocno trzyma, szybko schnie i ma efekt „oddychający”.
Kinesiotaping nie jest główną metodą leczenia osteochondrozy; jego najskuteczniejsze zastosowanie występuje w połączeniu z innymi rodzajami terapii.
Metody nielekowe
Nietradycyjne metody są również szeroko stosowane w leczeniu choroby „osteochondroza kręgosłupa szyjnego”. Zasadniczo jest to masaż - mechaniczny efekt o różnej intensywności na bolącym obszarze ciała za pomocą rąk. Masaż poprawia krążenie tkankowe i rozluźnia napięte mięśnie. Masaż tajski jest również dobry na leczenie kręgosłupa. Najważniejsze jest, aby mieć pewność co do wysokiego profesjonalizmu masażysty.
Refleksologia to oddziaływanie na aktywne punkty ciała człowieka za pomocą igieł. Ta procedura aktywuje witalność i, jeśli zostanie wykonana prawidłowo, może natychmiast złagodzić ból.
Przydatne może być również leczenie choroby środkami ludowymi - oczywiście w porozumieniu z lekarzem prowadzącym.
Trakcja służy do przywrócenia prawidłowego, anatomicznego położenia kręgosłupa.
Osoby cierpiące na osteochondrozę szyjną powinny pamiętać, że najlepsze leczenie nie pomoże, jeśli pacjent sam nie podejmie wysiłku. Konieczna jest zmiana stylu życia – więcej ruchu, wykonywanie rano ćwiczeń terapeutycznych zaleconych przez lekarza, odżywianie się zdrowo i urozmaicone. Świeże powietrze, rezygnacja ze złych nawyków, eliminacja stresu nerwowego – wszystko to przyczynia się do szybkiego powrotu do zdrowia.






















